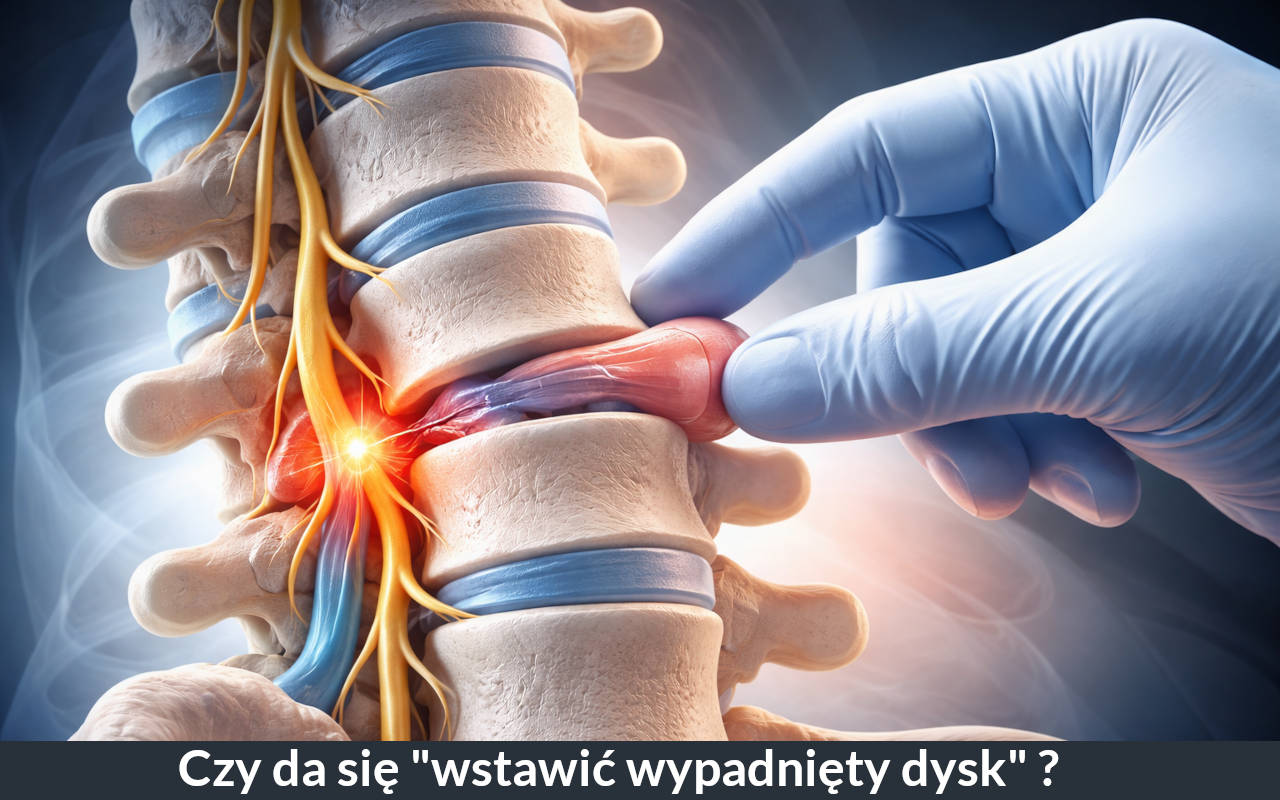
Wielokrotnie słyszymy, że po manipulacjach, manewrach czy „nastawianiu” kręgosłupa dysk wraca na swoje miejsce, a objawy znikają. Czy to prawda? Czy „wypadnięty dysk” rzeczywiście można wstawić? W tym artykule rozwiewamy popularne mity dotyczące przepukliny krążka międzykręgowego i wyjaśniamy, jak naprawdę wygląda diagnostyka oraz leczenie.
Czym jest “dysk” czyli krążek międzykręgowy i jak dochodzi do jego „wypadnięcia”?
Aby zrozumieć, czy można „wstawić dysk”, trzeba najpierw poznać jego budowę i funkcję. Krążki międzykręgowe znajdują się pomiędzy trzonami kręgów i pomagają przenosić obciążenia oraz umożliwiają ruchomość kręgosłupa.
Budowa dysku międzykręgowego
Krążek międzykręgowy składa się z dwóch podstawowych części:
- Pierścień włóknisty – zewnętrzna, wytrzymała warstwa włóknista
- Jądro miażdżyste – centralna część o większej zawartości wody, biorąca udział w amortyzacji obciążeń
W warunkach prawidłowych krążek międzykręgowy działa jak struktura amortyzująca i rozkładająca siły. Z wiekiem oraz pod wpływem przeciążeń i zmian zwyrodnieniowych jego właściwości mogą się zmieniać.[1]
Mechanizm powstawania przepukliny
W przebiegu zmian przeciążeniowych i zwyrodnieniowych (dyskopatii) może dojść do uszkodzenia struktury krążka międzykręgowego. W efekcie materiał jądra miażdżystego może przemieszczać się ku tyłowi lub tylno-bocznie. Jeśli zaczyna drażnić albo uciskać korzeń nerwowy, mogą pojawić się objawy korzeniowe, takie jak ból promieniujący do kończyny, drętwienie czy osłabienie siły mięśniowej.
Objawy nie wynikają wyłącznie z mechanicznego ucisku. Istotną rolę odgrywa także reakcja zapalna wokół korzenia nerwowego, która może nasilać ból i zaburzenia czucia.[2]
Objawy przepukliny dysku – rwa kulszowa i nie tylko
Przepuklina krążka międzykręgowego może powodować charakterystyczne dolegliwości, ale warto pamiętać, że nie każdy ból promieniujący do nogi jest skutkiem przepukliny.[3]
- Ból krzyża – zwykle w odcinku lędźwiowym
- Ból pośladka i kończyny dolnej – promieniujący zgodnie z przebiegiem korzenia nerwowego
- Rwa kulszowa – zespół objawów bólowych promieniujących do nogi, najczęściej związany z podrażnieniem lub uciskiem korzenia nerwowego
- Zaburzenia czucia – mrowienie, drętwienie
- Osłabienie mięśni – np. trudności w chodzeniu na palcach lub piętach, opadanie stopy
- Objawy alarmowe – w cięższych przypadkach problemy z oddawaniem moczu lub stolca, drętwienie okolicy krocza
Termin rwa kulszowa opisuje objawy, a nie konkretną przyczynę. Jedną z najczęstszych przyczyn jest właśnie przepuklina krążka międzykręgowego.
Mit o „wstawianiu dysku” – skąd się wziął?
Określenia takie jak „wypadnięty dysk” czy „wstawianie dysku” są bardzo rozpowszechnione w języku potocznym, ale nie opisują precyzyjnie tego, co dzieje się anatomicznie. W praktyce nie dochodzi do sytuacji, w której cały krążek międzykręgowy „wyskakuje” i można go mechanicznie „wepchnąć” z powrotem.
Współczesna diagnostyka obrazowa, zwłaszcza rezonans magnetyczny, pozwala dobrze ocenić rodzaj uszkodzenia krążka międzykręgowego. Dzisiejsza wiedza medyczna nie potwierdza koncepcji, że manipulacja kręgosłupa „odprowadza” przepuklinę do wnętrza dysku.[4]
Wypuklina, przepuklina, sekwestr – co tak naprawdę się dzieje?
Warto rozróżniać kilka pojęć używanych do opisu zmian w obrębie krążka międzykręgowego:
| Stan | Opis | Stopień zaawansowania |
|---|---|---|
| Wypuklina / protruzja | Obrys krążka uwypukla się poza jego typowy zarys, bez oddzielenia wolnego fragmentu | Łagodny do umiarkowanego |
| Ekstruzja / przepuklina | Materiał jądra miażdżystego wydostaje się dalej poza granice krążka przez uszkodzony pierścień włóknisty | Umiarkowany do ciężkiego |
| Sekwestracja | Fragment materiału dyskowego oddziela się od reszty krążka | Ciężki |
Czy cały dysk może wypaść?
Odpowiedź brzmi: nie w sensie dosłownym. Cały krążek międzykręgowy nie „wypada” z przestrzeni międzykręgowej. W przepuklinie przemieszcza się część materiału dyskowego, czasem w postaci sekwestru, ale nie dochodzi do całkowitego wysunięcia całego dysku na zewnątrz.
Dlaczego nie można „wstawić” dysku – argumenty naukowe
Istnieje kilka powodów, dla których pojęcie manipulacyjnego „wstawiania dysku” jest nieprawidłowe:
Anatomia i położenie dysku
Krążek międzykręgowy znajduje się głęboko pomiędzy trzonami kręgów. Przepuklina najczęściej uwypukla się ku tyłowi lub tylno-bocznie, często w stronę kanału kręgowego albo otworu międzykręgowego. Nie ma prostego mechanizmu, dzięki któremu zewnętrzny nacisk miałby „wepchnąć” przemieszczenie z powrotem do wnętrza krążka.
Biomechanika przepukliny
Przepuklina nie zachowuje się jak kulka, którą można ręcznie przesunąć z powrotem na miejsce. To zmiana strukturalna w obrębie uszkodzonego krążka międzykręgowego. Manipulacje mogą czasem wpływać na ból, napięcie mięśniowe lub ruchomość, ale nie udowodniono, by „repozycjonowały” przepuklinę.
Umiejscowienie przepukliny
W wielu przypadkach zmiana znajduje się w obrębie kanału kręgowego lub otworu międzykręgowego. To dodatkowo tłumaczy, dlaczego zewnętrzne „nastawienie” nie jest metodą cofnięcia przepukliny.
Co się dzieje podczas „nastawiania” kręgosłupa?
Jeśli dysku nie można „wstawić”, dlaczego niektórzy pacjenci po manipulacjach czują poprawę? Wyjaśnienie jest inne niż popularny mit o „wskoczeniu dysku na miejsce”.
Skąd bierze się chrupnięcie?
Głośny dźwięk podczas manipulacji kręgosłupa najczęściej wiąże się z zjawiskami zachodzącymi w stawach międzywyrostkowych, a nie z przemieszczaniem przepukliny. Może być związany między innymi z gwałtowną zmianą ciśnienia w stawie i powstawaniem lub zapadaniem pęcherzyków gazu.
Chrupnięcie nie oznacza, że dysk „wrócił na miejsce”.
Dlaczego czasem jest chwilowa poprawa?
Przejściowa poprawa po terapii manualnej może wynikać z kilku mechanizmów:
- zmniejszenia napięcia mięśniowego
- przejściowej poprawy ruchomości
- modulacji bólu przez układ nerwowy
- naturalnego przebiegu choroby i samoistnego ustępowania objawów
- efektu kontekstowego/placebo
Terapia manualna może być elementem leczenia objawowego u części pacjentów, ale nie powinna być przedstawiana jako metoda „wstawiania dysku”.[5]
Jak organizm radzi sobie z przepukliną?
Dobra wiadomość jest taka, że w wielu przypadkach organizm może częściowo lub całkowicie zmniejszyć przepuklinę. Zjawisko to określa się jako spontaniczną resorpcję.
Mechanizm naturalnego wchłaniania
W procesie tym uczestniczą między innymi:
- makrofagi – komórki układu odpornościowego uczestniczące w usuwaniu materiału dyskowego
- reakcja immunologiczna – sprzyjająca przebudowie i resorpcji przepukliny
- neowaskularyzacja – czyli tworzenie nowych naczyń w obrębie zmiany
To właśnie dlatego część przepuklin zmniejsza się samoistnie w badaniach kontrolnych.[6]
Od czego zależy skuteczność wchłaniania?
Resorpcja częściej dotyczy większych ekstruzji i sekwestrów niż niewielkich wypuklin. Tempo zmniejszania się przepukliny jest zmienne osobniczo – u części pacjentów poprawa następuje w ciągu kilku tygodni, u innych w ciągu kilku miesięcy.[7]
Kiedy przepuklina wymaga natychmiastowej interwencji?
Istnieją sytuacje, w których konieczna jest pilna konsultacja lekarska, często neurochirurgiczna.
Objawy alarmowe (red flags)
| Objaw | Znaczenie kliniczne | Pilność działania |
|---|---|---|
| Zatrzymanie moczu lub nietrzymanie moczu/stolca | Może sugerować zespół ogona końskiego | Natychmiastowa pilna ocena |
| Drętwienie okolicy krocza („saddle anesthesia”) | Objaw alarmowy zespołu ogona końskiego | Natychmiastowa pilna ocena |
| Postępujący niedowład | Uszkodzenie korzenia lub korzeni nerwowych | Pilna konsultacja |
| Opadanie stopy | Istotny deficyt ruchowy | Pilna konsultacja |
| Szybko narastające zaburzenia czucia | Postępujące zajęcie struktur nerwowych | Pilna konsultacja |
| Silny ból oporny na leczenie | Może wymagać pilnej diagnostyki i modyfikacji leczenia | Konsultacja specjalistyczna |
W przypadku wystąpienia takich objawów należy niezwłocznie skontaktować się z lekarzem lub zgłosić się do pilnej pomocy medycznej.[8]
Zaczekaj! Odwiedź nasz sklep.
Wejdź, aby zobaczyć produkty które przygotowaliśmy dla zdrowia Twojego kręgosłupa!
Metody leczenia przepukliny dysku międzykręgowego
Skoro nie można „wstawić” dysku, jakie są rzeczywiste metody leczenia? Współczesne leczenie opiera się na połączeniu edukacji, leczenia objawowego, aktywności dobranej do stanu pacjenta oraz – w wybranych przypadkach – leczenia zabiegowego.
Leczenie zachowawcze
U wielu pacjentów objawy ulegają poprawie bez operacji. Leczenie zachowawcze często jest skuteczne w pierwszych tygodniach i miesiącach choroby.
Farmakoterapia
- NLPZ – są powszechnie stosowane w leczeniu bólu i stanu zapalnego, o ile nie ma przeciwwskazań
- Leki przeciwbólowe – dobierane indywidualnie do nasilenia bólu i chorób współistniejących
- Krótkotrwale leki rozluźniające mięśnie – czasem stosowane u wybranych pacjentów
- Leczenie bólu neuropatycznego – rozważane indywidualnie, gdy obraz kliniczny na to wskazuje
- Kortykosteroidy – nie są rutynowym rozwiązaniem dla każdego pacjenta, ale w wybranych sytuacjach lekarz może je rozważyć
Dobór leków powinien zawsze uwzględniać przeciwwskazania, choroby współistniejące i profil bezpieczeństwa.[9]
Fizjoterapia
Nowoczesna fizjoterapia nie polega na „wstawianiu dysku”, ale na poprawie funkcji i kontroli objawów. W zależności od stanu pacjenta może obejmować:
- edukację i modyfikację aktywności
- ćwiczenia – dobierane do fazy dolegliwości i tolerancji bólu
- trening stabilizacji i kontroli ruchu
- stopniowy powrót do aktywności
- terapię manualną – jako element szerszego planu leczenia, a nie „repozycję dysku”
- naukę ergonomii i bezpiecznych wzorców ruchowych
Iniekcje nadtwardówkowe – kiedy bywają rozważane?
U części pacjentów z bólem korzeniowym lekarz może rozważyć iniekcję nadtwardówkową steroidu. Nie jest to metoda „naprawiająca” dysk, ale może czasowo zmniejszyć ból i ułatwić funkcjonowanie.
Jak działa iniekcja nadtwardówkowa?
Jej celem jest dostarczenie leku przeciwzapalnego w okolice zajętego korzenia nerwowego. Zabieg zwykle wykonuje się pod kontrolą obrazowania.
Skuteczność zastrzyków nadtwardówkowych
Najlepiej udokumentowany jest krótkoterminowy, zwykle umiarkowany efekt przeciwbólowy i funkcjonalny. Iniekcje nie gwarantują uniknięcia operacji i nie u każdego pacjenta przynoszą wyraźną poprawę.[10]
Leczenie operacyjne
Operację rozważa się przede wszystkim, gdy:
- występują objawy alarmowe, zwłaszcza podejrzenie zespołu ogona końskiego
- pojawia się postępujący lub istotny deficyt neurologiczny
- ból i niesprawność utrzymują się mimo odpowiednio prowadzonego leczenia zachowawczego
Wskazania do leczenia operacyjnego są dobrze opisane w wytycznych dotyczących rwy kulszowej i przepukliny lędźwiowej.[11]
Rodzaje operacji
| Typ zabiegu | Metoda | Zalety |
|---|---|---|
| Mikrodiscektomia | Usunięcie materiału przepuklinowego z użyciem powiększenia operacyjnego | Dobra skuteczność, relatywnie mały uraz operacyjny |
| Discektomia endoskopowa | Zabieg małoinwazyjny przez niewielki dostęp | Mniejszy uraz tkanek u wybranych pacjentów |
| Discektomia klasyczna | Tradycyjny zabieg otwarty | Stosowana w wybranych, bardziej złożonych przypadkach |
Jeśli zaciekawił Cię temat leczenia przepukliny krążka międzykręgowego, również może zaciekawić Cię wpis dotyczący leków na rwę kulszową.
Profilaktyka – jak zmniejszyć ryzyko problemów z dyskiem?
Przepuklina krążka międzykręgowego zwykle nie jest wynikiem jednego prostego błędu. Najczęściej znaczenie mają przeciążenia, brak przygotowania tkanek do wysiłku, długotrwała pozycja siedząca, niewystarczająca aktywność fizyczna i czynniki indywidualne.
Główne czynniki ryzyka
- długotrwałe siedzenie
- niewystarczająca aktywność fizyczna
- powtarzalne przeciążenia
- dźwiganie z jednoczesną rotacją tułowia
- nadmierna masa ciała
- palenie tytoniu i czynniki zwyrodnieniowe
Zasady prawidłowego dźwigania
Aby zmniejszyć ryzyko przeciążenia kręgosłupa podczas podnoszenia ciężarów:
- podejdź blisko do przedmiotu
- utrzymuj ciężar blisko tułowia
- unikaj gwałtownych skrętów
- korzystaj z pracy bioder i nóg
- dostosuj ciężar do swoich możliwości
Ergonomia w życiu codziennym
Fizjoterapeuta może pomóc w:
- doborze aktywności i ćwiczeń
- organizacji stanowiska pracy
- nauce bezpiecznych wzorców ruchowych
- stopniowym powrocie do obciążeń
Do kogo zgłosić się z bólem kręgosłupa?
Prawidłowa ścieżka diagnostyczno-lecznicza ma duże znaczenie dla skutecznego leczenia.
Lekarz rodzinny
W wielu przypadkach lekarz POZ jest właściwym pierwszym kontaktem. Może:
- zebrać wywiad i ocenić obecność czerwonych flag
- włączyć leczenie przeciwbólowe
- pokierować dalszym postępowaniem i rehabilitacją
- skierować do specjalisty, jeśli są ku temu wskazania
Badania obrazowe nie zawsze są potrzebne od razu. Zwykle rozważa się je wtedy, gdy wynik może zmienić leczenie albo gdy występują objawy alarmowe.[12]
Kiedy potrzebny jest specjalista?
Konsultacja neurologa, ortopedy lub specjalisty leczenia bólu może być potrzebna, gdy:
- objawy utrzymują się mimo leczenia zachowawczego
- występują dolegliwości neurologiczne
- ból jest bardzo silny lub nietypowy
- rozważane jest leczenie zabiegowe lub interwencyjne
Neurochirurg
Konsultacja neurochirurgiczna jest szczególnie ważna w przypadku:
- podejrzenia zespołu ogona końskiego
- opadania stopy lub innego istotnego niedowładu
- postępującego uszkodzenia neurologicznego
- braku poprawy mimo właściwie prowadzonego leczenia zachowawczego
Najczęstsze pytania i odpowiedzi (FAQ)
Czy dysk może wypaść całkowicie?
Nie w sensie dosłownym. W przepuklinie przemieszcza się część materiału krążka międzykręgowego, a nie cały dysk. W sekwestracji może dojść do oddzielenia fragmentu, ale nadal nie oznacza to „wypadnięcia całego dysku”.
Czy „chrupnięcie” w kręgosłupie oznacza, że dysk wrócił na miejsce?
Nie. Dźwięk podczas manipulacji dotyczy zwykle zjawisk w stawach międzywyrostkowych. Nie świadczy o cofnięciu przepukliny.
Jak długo trwa wchłanianie przepukliny?
Naturalna resorpcja może trwać od kilku tygodni do kilku miesięcy, czasem dłużej. Nie każda przepuklina ulega takiej samej regresji, ale większe ekstruzje i sekwestry częściej wykazują tendencję do zmniejszania się w badaniach kontrolnych.
Czy mogę ćwiczyć przy przepuklinie dysku?
Najczęściej tak, ale rodzaj i intensywność ćwiczeń trzeba dobrać do objawów. Długotrwałe unikanie ruchu zwykle nie jest korzystne. Program ćwiczeń powinien być indywidualny i stopniowany. Dowiedz się więcej na temat ćwiczeń przy dyskopatii oraz rwie kulszowej.
Czy po operacji przepukliny dysk może dać nawrót?
Tak, nawrót przepukliny w tym samym poziomie lub pojawienie się zmian w innym poziomie są możliwe. Ryzyka nie da się wyeliminować całkowicie, ale można je ograniczać przez odpowiednio prowadzoną rekonwalescencję, aktywność fizyczną i redukcję przeciążeń.
Czy zamiast operacji mogę stosować terapie alternatywne?
Terapie komplementarne mogą czasem przynieść przejściową ulgę objawową, ale nie zastępują diagnostyki ani leczenia w sytuacjach alarmowych. Należy unikać metod obiecujących „wstawienie dysku”, bo nie mają podstaw anatomicznych. Przy zaburzeniach zwieraczy, drętwieniu krocza lub postępującym niedowładzie konieczna jest pilna ocena lekarska.
Podsumowanie – najważniejsze fakty o przepuklinie dysku
Przepuklina krążka międzykręgowego to częsta przyczyna bólu korzeniowego, ale wokół niej narosło wiele mitów. Najważniejsze fakty są następujące:
- Nie można „wstawić” dysku – manipulacje nie cofają przepukliny do wnętrza krążka
- Cały dysk nie wypada – przemieszcza się część materiału krążka
- Objawy wynikają zarówno z ucisku, jak i z procesu zapalnego
- Wiele przepuklin zmniejsza się samoistnie – szczególnie ekstruzje i sekwestry
- Leczenie zwykle zaczyna się od postępowania zachowawczego
- Iniekcje nadtwardówkowe mogą pomóc objawowo, ale nie są rozwiązaniem dla każdego
- Operacja jest potrzebna głównie przy objawach alarmowych lub nieskuteczności leczenia zachowawczego
- Aktywność, edukacja i ergonomia mają duże znaczenie w leczeniu i profilaktyce
Jeśli doświadczasz bólu kręgosłupa, nie warto wierzyć w „magiczne wstawianie dysku”. Lepiej oprzeć decyzje terapeutyczne na aktualnej wiedzy medycznej, rzetelnej diagnostyce i konsultacji z odpowiednim specjalistą.

Przypisy
- Kreiner DS, Hwang SW, Easa JE, et al. An evidence-based clinical guideline for the diagnosis and treatment of lumbar disc herniation with radiculopathy. North American Spine Society (NASS), 2012. https://www.spine.org/portals/0/assets/downloads/researchclinicalcare/guidelines/lumbardischerniation.pdf
- Xie L, et al. Prevalence, clinical predictors, and mechanisms of resorption in lumbar disc herniation: a literature review. 2024. https://pubmed.ncbi.nlm.nih.gov/39944739/
- National Institute for Health and Care Excellence (NICE). Low back pain and sciatica in over 16s: assessment and management (NG59). Published 2016, updated 2020. https://www.nice.org.uk/guidance/ng59
- Kreiner DS, Baisden JL, Mazanec DJ, et al. Guideline summary review: an evidence-based clinical guideline for the diagnosis and treatment of lumbar disc herniation with radiculopathy. The Spine Journal. 2014;14(1):180-191. https://pubmed.ncbi.nlm.nih.gov/24239490/
- National Institute for Health and Care Excellence (NICE). Low back pain and sciatica in over 16s: assessment and management (NG59) – recommendations on manual therapy and exercise. https://www.nice.org.uk/guidance/ng59/chapter/Recommendations
- Zhong M, Liu JT, Jiang H, Mo W, Yu PF, Liu B. Incidence of Spontaneous Resorption of Lumbar Disc Herniation: A Meta-analysis. Pain Physician. 2017;20(1):E45-E52. https://pubmed.ncbi.nlm.nih.gov/28072796/
- Wang Y, et al. Incidence of Spontaneous Resorption of Lumbar Disk Herniation: Literature Review. World Neurosurgery. 2024. https://pubmed.ncbi.nlm.nih.gov/37559207/
- American Association of Neurological Surgeons (AANS). Cauda Equina Syndrome. https://www.aans.org/patients/conditions-treatments/cauda-equina-syndrome/
- National Institute for Health and Care Excellence (NICE). Low back pain and sciatica in over 16s: assessment and management (NG59) – pharmacological management. https://www.nice.org.uk/guidance/ng59
- Armon C, et al. Epidural Steroids for Cervical and Lumbar Radicular Pain and Spinal Stenosis: A Systematic Review. American Academy of Neurology, 2025. https://www.aan.com/Guidelines/home/GuidelineDetail/1124
- World Federation of Neurosurgical Societies (WFNS) Spine Committee. Recommendations on the role of surgery in primary lumbar disc herniation. https://pmc.ncbi.nlm.nih.gov/articles/PMC10943953/
- American College of Radiology. ACR Appropriateness Criteria® Low Back Pain. https://www.jacr.org/article/S1546-1440(21)00701-8/fulltext